پریکاردیت

پریکاردیت التهاب پریکارد است که میتواند حاد یا مزمن باشد. پریکاردیت حاد معمولاً به دلیل عفونت ویروسی ایجاد میشود؛ با این حال، تعدادی از شرایط دیگر نیز میتوانند باعث ایجاد پاسخ التهابی در پریکارد شوند. التهاب حاد به طور معمول با تب، درد پلوریتیک قفسه سینه و فریکشن راب در سمع خود را نشان میدهد. تشخیص بر اساس یافتههای بالینی گذاشته میشود، اگرچه برآمدگی قطعهی ST به صورت منتشر در لیدهای ECG و یافتههای تصویربرداری میتوانند مهر تأییدی بر تشخیص باشند.
پرولاپس دریچهی میترال
پرولاپس دریچهی میترال (MVP) به دلیل یک نقص ساختاری در دریچهی میترال که منجر به برآمدگی و بازگشت لتهای این دریچه به درون دهلیز چپ، هنگام سیستول میشود، به وجود میآید. در کشور آمریکا MVP شایعترین ناهنجاری دریچهای قلب و شایعترین علت نارسایی یا رگورژیتاسیون دریچهی میترال (MR) است.
پدیده رینود
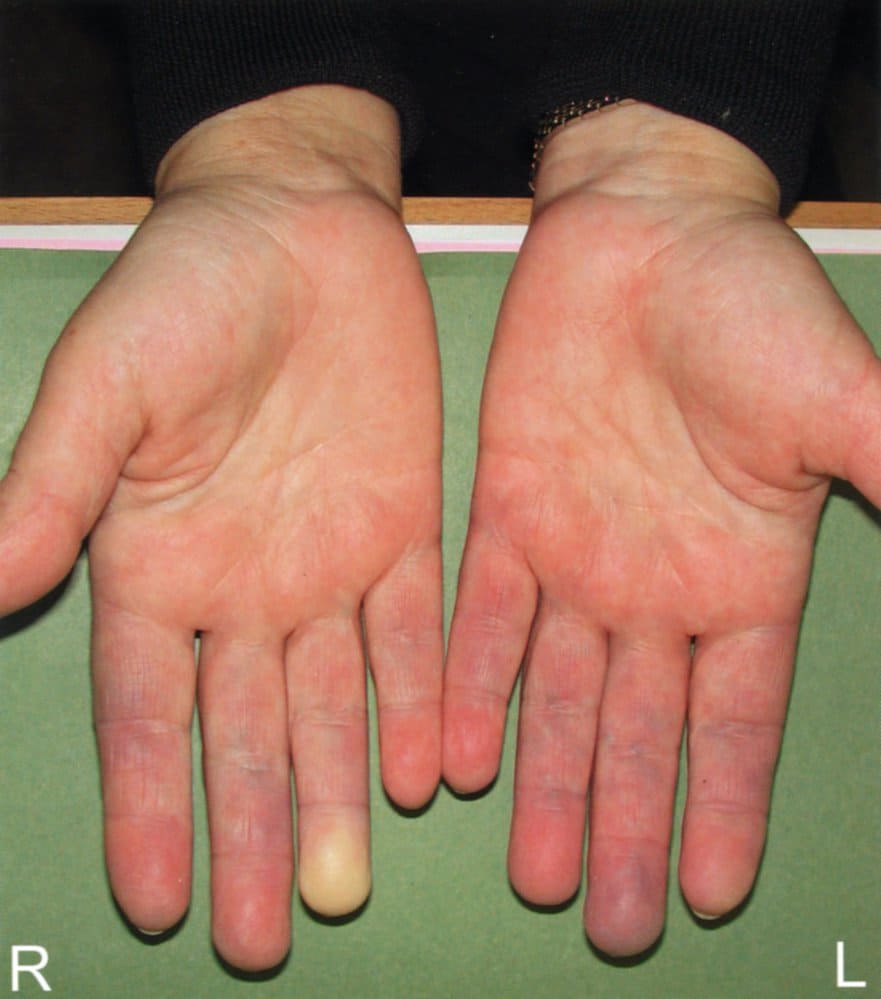
پدیده رینود (RP) پاسخ بیش از حد وازوکنستریکتیو یا انقباضی عروق (تنگی شریانها و آرتریولها) در مقابل سرما و استرس روحی است. بر اساس بیماری زمینهای به دو گروه اولیه (ایدیوپاتیک یا بدون بیماری زمینهای) و ثانویه (ناشی از واسکولیتها، اختلالات هماتولوژیک و بیماری مختلط بافت همبند) تقسیم میشود. تظاهر رینود به صورت تغییررنگ متناوب از سفید (فاز ایسکمیک) به آبی ارغوانی (فاز هایپوکسی) وسپس قرمز (افزایش خون واکنشی) میباشد.
بیماریهای دریچهای قلب
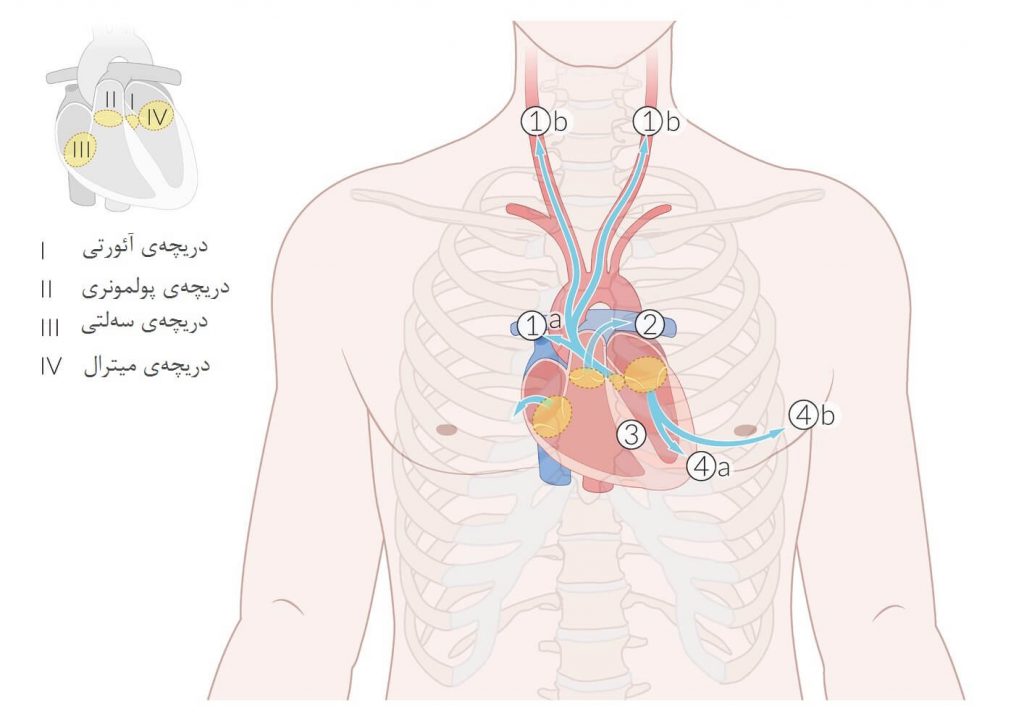
بیماریهای دریچهای قلب می تواند به شکل تنگی (استنوز)، نارسایی (رگورژیتاسیون) یا ترکیبی از این دو باشند. این نقایص معمولاً در نتیجه عفونت، بیماری زمینهای قلب یا فرایندهای دژنراتیو رخ میدهند. با این حال، برخی شرایط مادرزادی نیز میتوانند باعث شکلگیری بیماری دریچهای قلب شوند. نقصهای اکتسابی معمولاً در سمت چپ قلب دیده میشوند و در نتیجهی فشار بالاتر این سمت و تقلای مکانیکی زیاد وارده بر بطن چپ رخ میدهند.
بیماری وریدی مزمن (CVD)
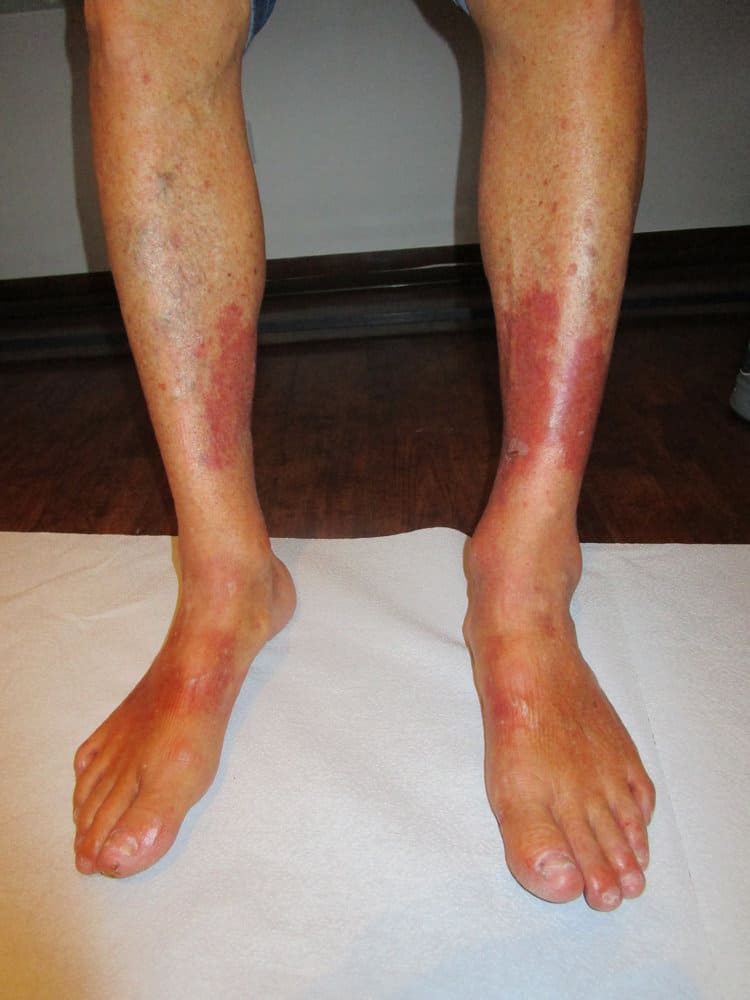
شایعترین بیماریهای وریدی مزمن، وریدهای واریسی (تقریباً ۲۳٪ از جمعیت ایالات متحده را درگیر کرده است) و نارسایی وریدی مزمن (CVI) هستند که ۲-۵٪ از جمعیت را درگیر میکند. این وضعیت اغلب در اثر افزایش فشار وریدی به دلیل سوءعملکرد دریچههای وریدی ایجاد میشود. افزایش فشار وریدی منجر به تجمع مایعات در اندام تحتانی و ایجاد تغییراتی در پوست و عروق میگردد.
بیماری شریانی محیطی (PAD)

بیماری شریانی محیطی (PAD) با تنگی و در مراحل پایانی، انسداد شریانهای محیطی در اثر پلاکهای آترواسکلروتیک شناخته میشود. سیگار کشیدن مهمترین عامل خطر برای ابتلا به PAD است. PAD غالباً یک بیماری خاموش میباشد، اما ممکن است بیماران دارای تظاهرات نارسایی شریانی (لنگش متناوب، کاهش دما، کاهش نبض، تغییر رنگ پوست و تغییرات تروفیک) شوند.گاهی، ایسکمی اندام حیاتی تنها شکایت است.
بیماری شریانهای کرونری (CAD)
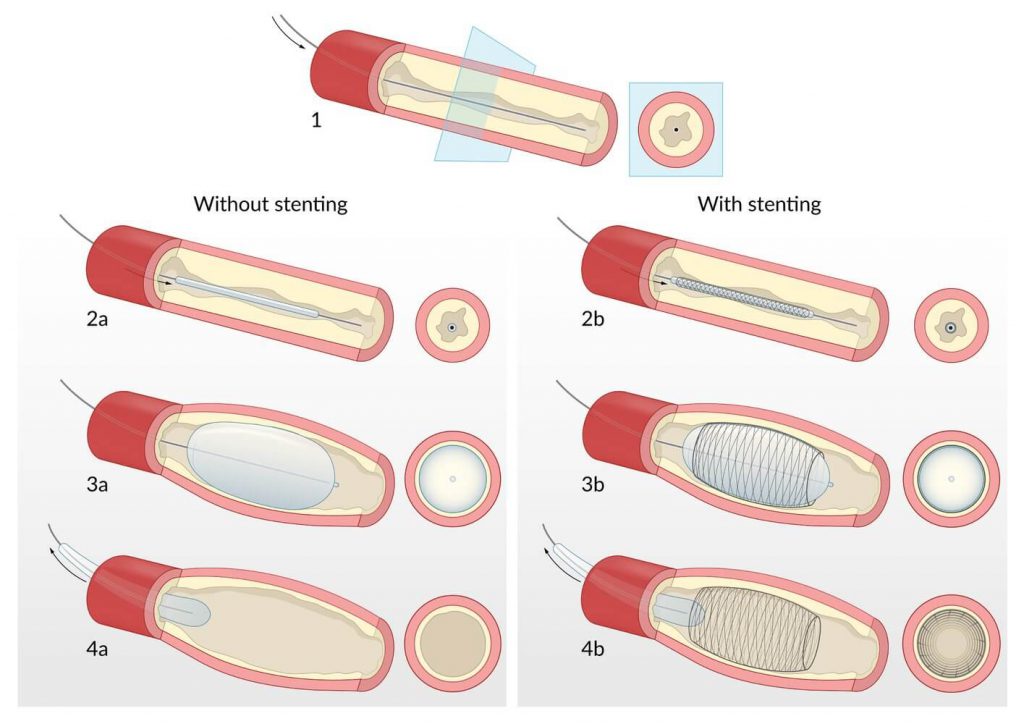
بیماری کرونری قلب (Coronary heart disease = CHD) به خاطر ناهماهنگی بین نیاز (Demand) و تأمین (Supply) اکسیژن میوکارد میباشد. مهمترین علت آن آترواسکلروز است. تغییرات آترواسکلروتیک در دیواره عروق کرونری باعث تنگیِ مجرای رگ و عدم توانایی آن در گشاد شدن میشود. در نتیجه با افزایش نیاز (مثلاً هنگام فعالیت بدنی)، اکسیژن میوکارد به صورت کافی تامین نمیشود و/ یا در حالت استراحت خون کافی به میوکارد نمیرسد. درد حاد پشت قفسه سینه یا آنژین علامت اصلی CHD میباشد.
بلاک دهلیزی بطنی
بلاک دهلیزی بطنی (AV-block) با هدایت الکتریکی تأخیر یافته یا مختل شده بین دهلیز و بطن مشخص میشود. بلاکهای دهلیزی بطنی بر اساس میزان تأخیر یا اختلال به سه درجهی مختلف تقسیم میشوند. بلاکهای درجه یک با فاصله PR افزایش یافته در ECG همراهند؛ بیشتر بیماران دارای بلاک دهلیزی بطنی درجه یک بدونعلامت هستند و این حالت یک یافتهی تصادفی میباشد.
بحران هایپرتنسیو
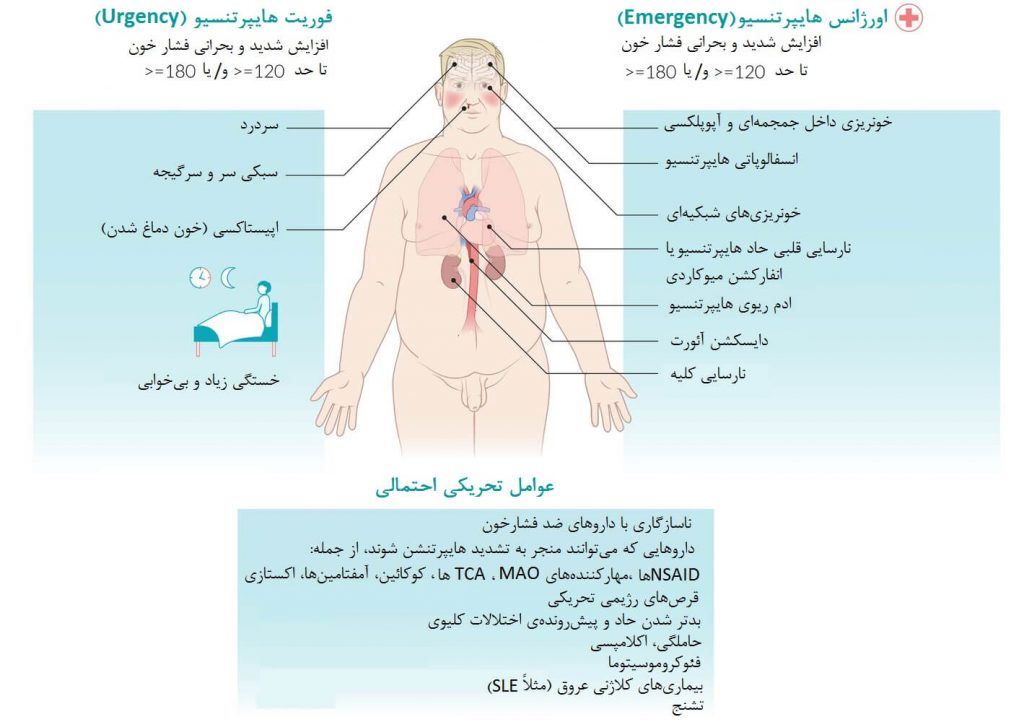
بحران هایپرتنسیو به افزایش حاد فشار خون (به طور کلی ≥ ۱۸۰/۱۲۰mmHg) اشاره دارد که باعث افزایش خطر آسیب به ارگانهای انتهایی میشود، یعنی آسیب به مغز (مثلاً انسفالوپاتی و استروک یا سکته مغزی)، چشم (مثلاً رتینوپاتی)، سیستم قلبی عروقی (مثلاً ASC، ادم ریوی و دایسکشن آئورت) و/ یا کلیه ها (به عنوان مثال، نارسایی حاد کلیه یا AKI). این بحرانها میتوانند به دلیل فشار خون اولیه یا بیماری زمینهای خاص (به عنوان مثال، فئوکروموسیتوما، پرهاکلامپسی یا سمیت دارویی) رخ دهند.
ایسکمی روده

کاهش خونرسانی روده میتواند بصورت حاد یا مزمن روده کوچک یا بزرگ را تحت تاثیر قرار دهد. ترومبوآمبولی، آترواسکلروز و هایپوتنشن شدید میتوانند از دلایل رخداد این شرایط باشد. این بیماری ممکناست به صورت درد شکمی بعد از غذا و اسهال خونی تظاهر مییابد. در موارد شدید انفارکتوس، پارگی روده سبب سپسیس و مرگ میشود.
